香港城市大学生物医学系助理教授Sean Yuan Hsiang-yu 博士表示,患者在 COVID-19 感染的不同阶段所接触的天气和湿度与死亡概率之间存在相关性(城大)博士生梁静波。


城大团队使用数学模型结合统计分析,根据八个欧洲国家(英国、意大利、法国、西班牙)的确诊病例和死亡人数,估计了 COVID-19 病死率与温度和相对湿度之间的相关性、德国、荷兰、瑞典和罗马尼亚)温度和相对湿度数据。
研究人员收集了 2020 年 2 月至 2020 年 7 月期间的数据,这是大流行的第一波,考虑到感染确认和死亡报告的延迟,然后计算了每日病死率。之后,使用分布式滞后非线性模型(DLNM)来估计温度和相对湿度对病死率的影响,该模型通常用于在暴露效应可能是非线性时计算暴露-时间-响应函数。
从欧洲气候评估和数据集中收集了五个国家(意大利、西班牙、德国、荷兰和瑞典)的每日相对湿度值。对于那些缺乏相关数据的国家(英国、法国、罗马尼亚),该团队使用实际水汽压除以饱和水汽压的比值来计算相对湿度值。
“从大流行爆发到 2021 年 7 月,欧洲的死亡人数超过 111 万,约占 COVID-19 死亡总数的 27%。尽管之前已经报道了欧洲天气状况与 COVID-19 的传播性之间的关联,但这些暴露与死亡率之间的关系尚未完全确定。此外,尚未讨论这些因素在不同感染阶段对死亡概率的影响,”袁博士说。
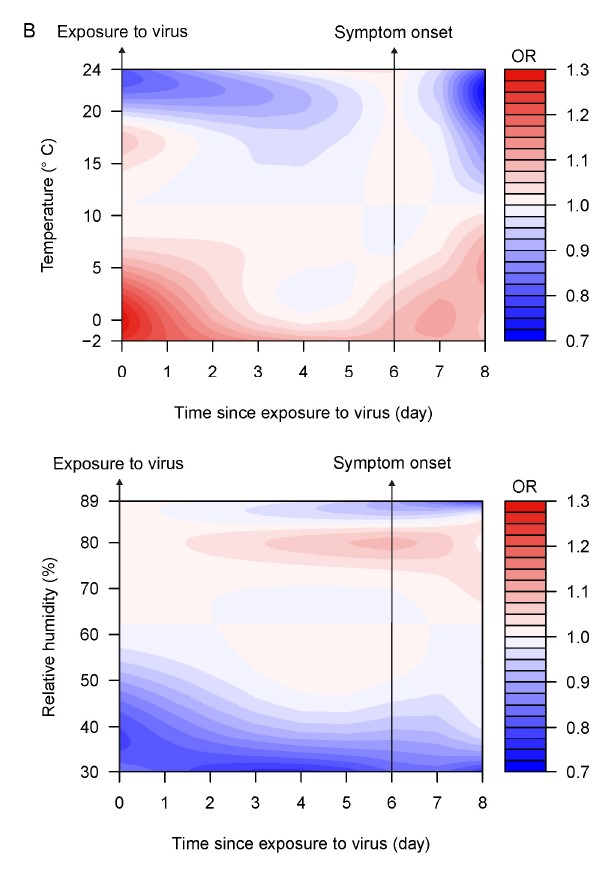

结果表明,天气条件对 COVID-19 病例的死亡率影响不同,即在不同的感染阶段。在早期阶段,较高的温度(高于 20°C)和较低的相对湿度(低于 50%)与较低的死亡风险相关;症状出现后,较高的温度(高于 20°C)和较高的相对湿度(高于 85%)与较低的死亡风险相关。例如,症状出现后最初几天的高相对湿度 (89%) 可将死亡率降低 31%,而相对湿度为 62%。
因此,研究小组认为,环境条件不仅会影响一个人接触病毒时的初始病毒载量,还会影响一个人的免疫系统在症状开始出现时的反应方式。这意味着避免恶劣天气造成的影响并为自我隔离或隔离的病例创造最佳的室内条件可能会降低死亡风险。
该团队还成功捕捉到了第一波疫情期间欧洲八个城市的温度、相对湿度和总死亡人数之间的统计相关性。温暖的条件降低了死亡风险,尤其是当温度高于 15°C 时。例如,罗马尼亚的气温长期偏暖,而瑞典和荷兰的气温也持续数日偏暖。当相对湿度低于 50% 时,死亡风险也很低,例如德国和罗马尼亚,这两个国家的湿度低于 50% 的时间较长,这可以解释为什么这些国家的死亡率较低。
“香港的天气最近很极端。除了呼吸急促、发烧和喉咙痛等症状外,患者还会受到寒冷天气的影响。通过研究欧洲的数据,我们发现温度和湿度与 COVID-19 病例的死亡率密切相关。这项研究旨在提供有效的建议,以改善患者出现症状后自我隔离或隔离期间的环境条件,从而减少死亡人数,”袁博士说。
他建议:
- 患者穿保暖衣物,多喝温水,使用取暖器等;
- 患者出现症状后,酌情佩戴口罩,或使用加湿器等,吸入更多温湿空气;和
- 政府部门和/或社会福利组织加强向有需要的人发放保暖材料。
此外,袁博士建议学者进行流行病学观察研究,以确定在家或医院隔离患者的最佳室内环境条件。
早在 2020 年 1 月,在 COVID-19 爆发之初,他就已经发表了几篇利用数学模型结合流行病学研究来估计香港感染人数的研究。他的研究为公共卫生提供了专家意见。上个月,他使用一个数学模型,结合了特定年龄对 COVID-19 感染的易感性和社会接触数据等,估计如果与圣诞节和新年假期期间的水平相比,社会流动性下降约 25%,第五波将导致大约 250,000 例感染病例。这个数字与香港目前的大流行趋势相似。


































